
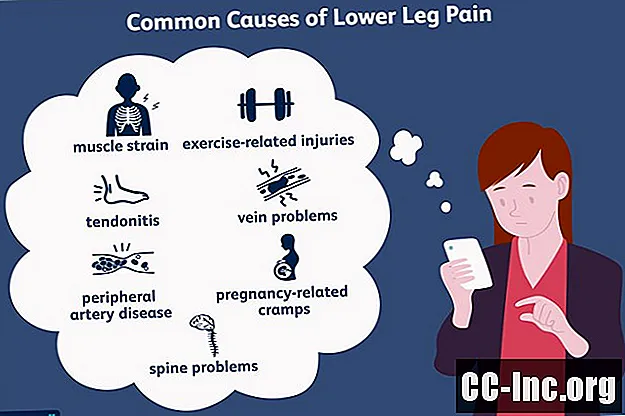
Contente
- Tensão muscular
- Dores nas canelas
- Tendinite
- Cãibras musculares
- Fratura por estresse
- Trombose venosa profunda (TVP)
- Insuficiência Venosa Crônica
- Doença arterial periférica (DAP)
- Radiculopatia lombossacra
Aqui está um resumo das condições mais comuns de dor na parte inferior da perna, variando de músculos e ossos a vasos sanguíneos e problemas nervosos.
Lembre-se: é melhor não se autodiagnosticar, especialmente se sua dor nas pernas for forte, repentina, acompanhada de inchaço, ou se você tiver um problema de saúde subjacente, como diabetes ou um problema de circulação.
Consulte um profissional de saúde para obter um diagnóstico adequado, para que você possa se submeter a um tratamento imediato e voltar a se sentir bem.
Tensão muscular
Uma distensão é uma causa comum de dor nas pernas e resulta de um alongamento excessivo de um músculo que às vezes leva a uma ruptura. O músculo gastrocnêmio da panturrilha é uma área comum para tensões e lacerações.
Sintomas
Embora as tensões musculares geralmente causem dor leve, você também pode sentir cãibras ou uma sensação aguda de dilaceração, especialmente se a tensão for repentina e / ou intensa. Além da dor, também podem ocorrer inchaço e hematomas no músculo afetado.
Causas
As tensões musculares podem ocorrer como resultado de um trauma repentino, como uma queda ou uma pancada no músculo. Lesões por uso excessivo na parte inferior da perna também podem levar a tensões musculares. Mais especificamente, uma mudança repentina na direção, como ao jogar tênis ou basquete, pode resultar em uma distensão muscular da panturrilha.
Diagnóstico
Embora a história médica e o exame físico sejam geralmente suficientes para diagnosticar uma distensão muscular na perna, seu médico pode solicitar um raio-X para descartar uma fratura óssea concomitante.
Tratamento
O protocolo R.I.C.E é recomendado para o tratamento de uma tensão muscular. Isso inclui descansar o músculo, aplicar gelo na área dolorida várias vezes ao dia, comprimir o músculo com uma bandagem elástica e elevar a parte inferior da perna acima do coração (para reduzir o inchaço).
Além disso, seu médico também pode recomendar a ingestão de um antiinflamatório não esteroidal (AINE) para aliviar a inflamação aguda. A fisioterapia pode ajudar uma pessoa a voltar à rotina de exercícios após uma tensão muscular.
Visão geral e tratamento da cepa gastrocnêmio medialDores nas canelas
As dores nas canelas, também conhecidas como síndrome de estresse tibial medial, referem-se à inflamação dos músculos, tendões e outros tecidos ao redor da tíbia (tíbia).
Sintomas
A dor das dores nas canelas pode ser aguda ou surda e é sentida ao longo da parte interna (medial) e posterior (posterior) da tíbia, onde os músculos da panturrilha se fixam ao osso. Normalmente, a dor é sentida durante e após a atividade física.
Causas
As dores nas canelas são uma lesão comum relacionada ao exercício, geralmente afetando corredores e pessoas envolvidas em esportes de corrida ou salto. Além disso, as dores nas canelas podem ser agravadas ou desencadeadas por problemas nos pés, como pronação excessiva ou pés arqueados. Calçados inadequados ou gastos também podem aumentar suas chances de desenvolver dores nas canelas.
Diagnóstico
O histórico médico e o exame físico são suficientes para diagnosticar dores nas canelas. No entanto, seu médico pode solicitar exames de imagem para descartar condições simuladas, como fratura de estresse da tíbia, tendinite (veja abaixo) ou, menos comumente, síndrome compartimental crônica por esforço.
Tratamento
Embora as dores nas canelas possam ser bastante desagradáveis, a boa notícia é que medidas simples podem ser usadas para tratá-las.
Essas medidas incluem:
- Parar a atividade que causou as dores nas canelas (muitas vezes por semanas). Tente substituir a atividade por um exercício mais suave, como nadar.
- Aplicar gelo na área por 20 minutos várias vezes ao dia. Certifique-se de colocar o gelo em uma toalha ou usar uma bolsa fria para que não haja contato direto com o gelo em sua pele.
- Comprimir a área com uma bandagem elástica. Isso é especialmente útil se houver inchaço.
- Alongando os músculos da perna. Isso ajudará a aliviar as dores nas canelas.
Além disso, medicamentos como AINEs podem ser recomendados pelo seu médico para aliviar a dor e reduzir a inflamação.
Dicas para evitar e tratar dores nas canelasTendinite
A tendinite é uma lesão comum em esportes, mas pode atingir qualquer pessoa, independentemente dos níveis de atividade. Tendinite é a inflamação que envolve um tendão, que é uma estrutura forte em forma de cordão que ancora o músculo ao osso.
Os tipos comuns de tendinite que causam dor na parte inferior da perna ao redor da área do tornozelo são a tendinite de Aquiles e a tendinite tibial posterior.
Sintomas
A tendinite causa dor que aumenta com a atividade ou alongamento do tendão afetado. Outros sinais e sintomas podem incluir inchaço que piora com a atividade conforme o dia avança, espessamento do tendão e rigidez matinal.
Uma dor repentina e / ou "estalo" na parte de trás da panturrilha ou calcanhar indica uma ruptura ou ruptura do tendão de Aquiles. Nesse caso, procure atendimento médico imediatamente.
Causas
Trauma, como uma queda, ou aumentos repentinos na intensidade ou frequência da atividade física podem causar pequenas rupturas nas fibras que constituem o tendão. Essas pequenas lágrimas provocam inchaço e irritação.
Mais especificamente, além de trauma e uso excessivo ou movimentos repetitivos, outros fatores que aumentam suas chances de desenvolver tendinite de Aquiles incluem:
- Anormalidades na estrutura do pé, como pés chatos ou arcos altos
- Músculos tensos da panturrilha
- Discrepância no comprimento da perna
- Usar calçado impróprio ou gasto
- Treinamento em clima frio
Diagnóstico
O diagnóstico de tendinite geralmente envolve um histórico médico e exame físico. Os exames de imagem, como a ressonância magnética (MRI), podem ser solicitados para confirmar o diagnóstico de tendinite e / ou para avaliar a gravidade da ruptura do tendão.
Tratamento
O arroz. protocolo (repouso, gelo, compressão e elevação) também é recomendado para essa condição. Medicamentos antiinflamatórios, fisioterapia e / ou órteses também costumam ser úteis.
Cãibras musculares
Uma cãibra muscular é uma contração de um músculo repentina e fora de seu controle. O músculo da panturrilha é uma área comum para a ocorrência de cãibras (muitas vezes referida como "cavalo charley").
Sintomas
As cãibras musculares podem ser leves e parecidas com uma leve contração ou podem ser intensas e intensamente agudas ou penetrantes. Lembre-se de que, embora as cãibras musculares na parte inferior da perna possam durar de alguns segundos a vários minutos, a dor muscular pode continuar por dias.
Causas
Não está totalmente claro por que as cãibras musculares se desenvolvem, embora os especialistas suspeitem que músculos tensos e fatigados causem anormalidades nos processos que normalmente controlam a contração muscular.
Fatores adicionais que podem aumentar o risco de desenvolver cãibras musculares incluem:
- Desidratação
- Depleção de eletrólito
- Fazendo exercícios em calor extremo
Existem também várias condições que podem causar cãibras nos músculos das pernas, incluindo diabetes, doenças da tireóide ou do fígado, fibromialgia e distúrbios de nervos ou vasos sanguíneos. A gravidez é outra causa comum de cãibras musculares na perna.
Por último, alguns medicamentos, como as estatinas (medicamentos para baixar o colesterol), podem causar cãibras musculares.
Diagnóstico
A história médica e o exame físico, que podem revelar um músculo sensível ou nó palpável, geralmente são suficientes para diagnosticar cãibras musculares. No entanto, se houver suspeita de uma condição subjacente como potencial culpado por trás das cólicas, seu médico pode solicitar vários exames de sangue e / ou de imagem.
Tratamento
O tratamento para cãibras nas pernas geralmente envolve alongamento e massagem suaves, hidratação e aplicação de calor. Às vezes, magnésio e / ou cálcio oral são recomendados. Tratar qualquer condição subjacente também é fundamental para aliviar as cãibras musculares.
Fratura por estresse
Uma fratura por estresse, que se refere a uma pequena fratura em um osso, é uma ocorrência comum na parte inferior da perna.
Sintomas
O sintoma característico de uma fratura por estresse é uma dor aguda localizada com atividade que diminui com o repouso.
Causas
As fraturas por estresse são lesões por uso excessivo. Basicamente, os músculos ao redor do osso ficam tão cansados pelo uso excessivo que acabam transferindo o estresse para o osso, causando uma pequena fratura.
As fraturas por estresse da parte inferior da perna são mais comumente vistas em esportes que colocam estresse repetitivo na perna, como corrida e salto em esportes (por exemplo, ginástica, basquete e tênis).
Diagnóstico
Um raio-X geralmente é suficiente para diagnosticar uma fratura por estresse na perna. Às vezes, porém, a fratura não pode ser bem visualizada em um raio-X ou não aparecerá em um por várias semanas. Nesses casos, o médico pode solicitar uma tomografia computadorizada (TC) ou ressonância magnética.
Tratamento
O principal tratamento para fraturas por estresse é o repouso, geralmente por seis a oito semanas. Além disso, gelo e medicamentos, como Tylenol (paracetamol) ou um opioide de baixa potência, como Norco (hidrocodona / paracetamol), são usados para controlar a dor aguda de uma fratura por estresse.
Trombose venosa profunda (TVP)
Uma causa séria e potencialmente fatal de dor nas pernas é conhecida como trombose venosa profunda (TVP) - um coágulo em uma veia da perna que pode se romper e viajar para os pulmões.
Sintomas
Além de cãibras na panturrilha, outros sintomas de TVP na parte inferior da perna incluem inchaço, calor e / ou vermelhidão da panturrilha.
Causas
Um coágulo de sangue venoso profundo (chamado de trombo) pode ocorrer como resultado de uma lesão na parede da veia, como um trauma ou cirurgia, ou de uma condição de saúde subjacente que torna o sangue mais propenso a coagular, como câncer ou gravidez .
A imobilidade, a hospitalização prolongada e a obesidade, que impedem o fluxo adequado do sangue venoso, também aumentam o risco de uma pessoa desenvolver TVP.
Diagnóstico
Além de um histórico médico e exame físico cuidadosos, seu médico pode confirmar o diagnóstico de TVP com um ultrassom.
Tratamento
O tratamento de uma TVP envolve tomar um anticoagulante (medicamento para diluir o sangue) para evitar que o coágulo atual fique maior ou a formação de novos coágulos.
Insuficiência Venosa Crônica
As veias das pernas são vasos que devolvem o sangue ao coração por meio de válvulas que ajudam a direcionar o fluxo sanguíneo e controlar a pressão. Se as válvulas não estiverem funcionando corretamente, no entanto, o sangue pode fluir de volta para as veias e se acumular nas pernas. Com o tempo, essa coleção de sangue pode levar ao aumento da pressão venosa - uma condição chamada de insuficiência venosa crônica.
Sintomas
Alguns sinais e sintomas de insuficiência venosa crônica incluem:
- Uma dor dolorida ou com cãibras nas pernas
- Inchaço da perna e tornozelo
- Pele com coceira, seca e / ou de cor tanosa
- Presença de feridas mal cicatrizadas (chamadas úlceras venosas), especialmente ao longo da parte interna do tornozelo
- Presença de veias varicosas
Causas
Qualquer fator ou condição de saúde que aumente a pressão nas veias (o suficiente para danificar as válvulas e prejudicar o fluxo sanguíneo) pode causar insuficiência venosa crônica. Por exemplo, ficar em pé por muito tempo, obesidade e gravidez podem colocar peso e pressão adicionais nas veias da perna, causando danos às válvulas.
Uma história de trauma na perna ou coágulo dentro de uma veia, que pode bloquear o fluxo sanguíneo e danificar as válvulas, também pode levar à insuficiência venosa crônica.
Diagnóstico
O diagnóstico de insuficiência venosa crônica envolve uma história médica, exame físico e ultrassonografia duplex venosa.
Tratamento
O tratamento da insuficiência venosa envolve elevação das pernas e meias elásticas.
Doença arterial periférica (DAP)
Na doença arterial periférica (DAP), o fluxo sanguíneo para a perna fica comprometido devido ao estreitamento de uma ou mais artérias da perna.
Sintomas
A DAP está associada a uma dor tipo cãibra na panturrilha, coxa ou nádega, que é desencadeada com a atividade e aliviada com o repouso.
Além da dor tipo cãibra, a DAP pode causar um membro frio e frequentemente pálido que tem uma sensibilidade aumentada à dor. Outros sinais de doença arterial periférica incluem feridas que não cicatrizam, alterações nas unhas dos pés, pele brilhante e perda de cabelo perto da área da perna afetada.
Causas
O estreitamento de uma artéria ocorre como resultado do acúmulo de depósitos de gordura (chamado de aterosclerose) dentro das paredes da artéria.
Os fatores que aumentam a chance de uma pessoa desenvolver PAD incluem:
- Fumar cigarro
- História de colesterol alto, pressão alta e / ou diabetes
- Idade mais avançada (70 anos ou mais)
- Estilo de vida sedentário
- Aterosclerose conhecida em outros locais (por exemplo, doença da artéria coronária ou doença da artéria carótida)
Diagnóstico
Se seu médico suspeitar de PAD, ele primeiro fará um exame físico no qual inspecionará suas pernas e examinará seu pulso. Para confirmar o diagnóstico de PAD, o médico realizará um teste denominado índice tornozelo-braquial (ITB), que mede a pressão arterial do tornozelo.
Os exames de imagem, como o ultrassom, também podem ser usados para examinar mais de perto os vasos sanguíneos das pernas.
Tratamento
O tratamento é multifatorial e envolve mudanças no estilo de vida, como parar de fumar, iniciar um programa de caminhada diária e tomar medicamentos para diluir o sangue, como aspirina ou Plavix (clopidogrel). Também envolve o controle de suas condições médicas subjacentes, como diabetes, pressão alta e colesterol alto, com medicamentos.
Em casos mais graves, a angioplastia (quando o bloqueio dentro de uma artéria é aberto com um balão inflado) seguida de stent (quando um tubo é colocado na artéria para mantê-la aberta) pode ser realizada. A cirurgia de bypass (quando um enxerto é usado para redirecionar o fluxo sanguíneo de uma artéria bloqueada) também pode ser considerada.
Visão geral da doença arterial periféricaRadiculopatia lombossacra
A radiculopatia lombossacra (freqüentemente chamada de ciática) refere-se à compressão ou irritação de um ou mais nervos que vão da parte inferior da coluna até a perna.
Sintomas
A radiculopatia lombossacra causa uma dor elétrica ou semelhante a um choque na parte inferior das costas, nádegas e / ou na perna. Também podem ocorrer dormência e sensação de formigamento ou queimação, bem como fraqueza nas pernas.
Causas
A radiculopatia lombossacra pode ser causada por uma hérnia de disco espinhal ou irritação de um músculo tenso, como observado na síndrome do piriforme. A estenose espinhal - quando a área ao redor da medula espinhal de uma pessoa é estreitada - também pode levar à compressão do nervo na parte inferior da coluna.
Menos comumente, uma infecção ou tumor pode ser o culpado por trás da radiculopatia lombossacral.
Diagnóstico
Além de um histórico médico e exame físico, seu médico pode solicitar exames de imagem (por exemplo, uma ressonância magnética, uma tomografia computadorizada) para confirmar o diagnóstico ou acessar o "porquê" subjacente por trás da radiculopatia (por exemplo, uma hérnia de disco versus estenose espinhal) .
Se os exames de imagem não forem reveladores, seu médico pode solicitar uma eletromiografia (EMG) e um estudo de condução nervosa.
Tratamento
O tratamento da radiculopatia lombossacral geralmente inclui uma combinação dos seguintes:
- Medicação para dor (por exemplo, um AINE ou opioide)
- Relaxante muscular
- Modificação de atividade
- Injeção epidural de esteróide
- Fisioterapia
A cirurgia geralmente é reservada para pessoas com sintomas persistentes e incapacitantes ou para aqueles com síndrome da cauda equina - uma condição dos nervos lombar / sacral rara, mas muito grave, que causa disfunção da bexiga, intestino e / ou sexual.
Visão geral da radiculopatia: sintomas, causas, tratamentoUma palavra de Verywell
Existem inúmeras causas potenciais para a dor na parte inferior das pernas, variando de cãibras e tensões musculares leves e benignas a condições mais graves, como vasos sanguíneos bloqueados. No final, embora o conhecimento seja uma ferramenta poderosa, certifique-se de que sua dor na parte inferior da perna seja avaliada por um médico. Você merece começar sua jornada para a recuperação o mais rápido possível.