Contente
Neuropatia periférica é uma condição médica causada por danos ao sistema nervoso periférico, a vasta rede de comunicações que transmite informações do cérebro e da medula espinhal (ou seja, o sistema nervoso central) para todas as outras partes do corpo. Os nervos periféricos também enviam informações sensoriais de volta ao cérebro e à medula espinhal, como uma mensagem de que os pés estão frios ou que um dedo está queimado.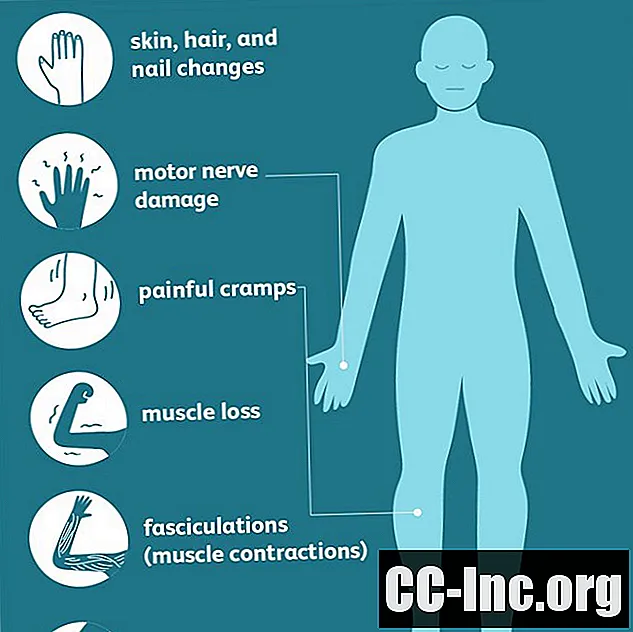
Visão geral
Danos ao sistema nervoso periférico interferem nessas conexões e comunicações. Como a estática em uma linha telefônica, a neuropatia periférica distorce e às vezes interrompe as mensagens entre o cérebro e o resto do corpo. Como cada nervo periférico tem uma função altamente especializada em uma parte específica do corpo, uma grande variedade de sintomas pode ocorrer quando os nervos são danificados.
Algumas pessoas podem ter:
- Dormência temporária
- Formigamento
- Sensações de picada (parestesia)
- Sensibilidade ao toque ou fraqueza muscular.
Outros podem sofrer sintomas mais extremos, incluindo:
- Dor ardente (especialmente à noite)
- Perda de massa muscular
- Paralisia
- Disfunção de órgão ou glândula
Em algumas pessoas, a neuropatia periférica pode afetar a capacidade de:
- Digerir comida facilmente
- Manter níveis seguros de pressão arterial
- Suar normalmente
- Experimente a função sexual normal
Nos casos mais extremos, a respiração pode ficar difícil ou pode ocorrer falência de órgãos.
Formulários
Algumas formas de neuropatia envolvem danos a apenas um nervo e são chamadas de mononeuropatias. Mais frequentemente, vários nervos que afetam todos os membros são afetados, chamados de polineuropatia. Ocasionalmente, dois ou mais nervos isolados em áreas separadas do corpo são afetados, chamados de mononeurite múltipla.
Nas neuropatias agudas, como a síndrome de Guillain-Barré (também conhecida como neuropatia desmielinizante inflamatória aguda), os sintomas aparecem repentinamente, progridem rapidamente e desaparecem lentamente à medida que os nervos danificados são curados.
Nas neuropatias crônicas, os sintomas começam sutilmente e progridem lentamente. Algumas pessoas podem ter períodos de alívio seguidos de recaída. Outros podem atingir um estágio de platô em que os sintomas permanecem os mesmos por muitos meses ou anos. Algumas neuropatias crônicas pioram com o tempo, mas muito poucas formas são fatais, a menos que sejam complicadas por outras doenças. Ocasionalmente, a neuropatia é um sintoma de outro distúrbio.
Nas formas mais comuns de polineuropatia, as fibras nervosas (células individuais que constituem o nervo) mais distantes do cérebro e o mau funcionamento da medula espinhal. Dor e outros sintomas costumam aparecer simetricamente, por exemplo, em ambos os pés, seguidos por uma progressão gradual nas duas pernas. Em seguida, os dedos, as mãos e os braços podem ser afetados e os sintomas podem progredir para a parte central do corpo. Muitas pessoas com neuropatia diabética apresentam esse padrão de lesão do nervo ascendente.
Classificações
Mais de 100 tipos de neuropatia periférica foram identificados, cada um com um conjunto característico de sintomas, um padrão de desenvolvimento e prognóstico. A função prejudicada e os sintomas dependem do tipo de nervos - motores, sensoriais ou autonômicos - que estão danificados :
- Os nervos motores controlam os movimentos de todos os músculos sob controle consciente, como os usados para caminhar, agarrar coisas ou falar.
- Os nervos sensoriais transmitem informações sobre experiências sensoriais, como a sensação de um leve toque ou a dor resultante de um corte.
- Os nervos autônomos regulam atividades biológicas que as pessoas não controlam conscientemente, como respirar, digerir alimentos e funções do coração e das glândulas.
Embora algumas neuropatias possam afetar os três tipos de nervos, outras afetam principalmente um ou dois tipos. Portanto, ao descrever a condição de um paciente, os médicos podem usar termos como:
- Neuropatia predominantemente motora
- Neuropatia predominantemente sensorial
- Neuropatia sensório-motora
- Neuropatia autonômica
Sintomas
Os sintomas de neuropatia periférica estão relacionados ao tipo de nervo afetado e podem ser observados por um período de dias, semanas ou até anos. A fraqueza muscular é o sintoma mais comum de lesão do nervo motor. Outros sintomas podem incluir:
- Cãibras dolorosas e fasciculações (espasmos musculares não controlados visíveis sob a pele)
- Perda muscular
- Degeneração óssea
- Mudanças na pele, cabelo e unhas
As alterações degenerativas mais gerais também podem resultar da perda de fibra nervosa sensorial ou autonômica. O dano ao nervo sensorial causa uma gama mais complexa de sintomas porque os nervos sensoriais têm uma gama de funções mais ampla e altamente especializada.
Fibras sensoriais maiores
Fibras sensoriais maiores encerradas em mielina (uma proteína gordurosa que reveste e isola muitos nervos) registram vibração, toque leve e sensação de posição. Danos às fibras sensoriais grandes diminuem a capacidade de sentir as vibrações e o toque, resultando em uma sensação geral de dormência, especialmente nas mãos e nos pés.
As pessoas podem sentir como se estivessem usando luvas e meias mesmo quando não estão. Muitos pacientes não conseguem reconhecer apenas pelo toque as formas de pequenos objetos ou distinguir entre formas diferentes. Esse dano às fibras sensoriais pode contribuir para a perda de reflexos (assim como o dano ao nervo motor). A perda de senso de posição muitas vezes torna as pessoas incapazes de coordenar movimentos complexos, como caminhar ou apertar botões, ou de manter o equilíbrio quando os olhos estão fechados.
A dor neuropática é difícil de controlar e pode afetar seriamente o bem-estar emocional e a qualidade de vida geral. A dor neuropática costuma piorar à noite, interrompendo seriamente o sono e aumentando a carga emocional dos danos aos nervos sensoriais.
Dor neuropática: causas, diagnóstico e tratamentoFibras sensoriais menores
As fibras sensoriais menores têm pouca ou nenhuma bainha de mielina e são responsáveis por transmitir as sensações de dor e temperatura. Danos nessas fibras podem interferir na capacidade de sentir dor ou nas mudanças de temperatura.
As pessoas podem não perceber que foram feridas por um corte ou que uma ferida está infeccionando. Outros podem não detectar dores que avisam sobre um ataque cardíaco iminente ou outras condições agudas. (A perda da sensação de dor é um problema particularmente sério para pessoas com diabetes, contribuindo para o alto índice de amputações de membros inferiores entre essa população.)
Os receptores de dor na pele também podem se tornar supersensibilizados, de modo que as pessoas podem sentir dor intensa (alodínia) por estímulos que normalmente são indolores (por exemplo, alguns podem sentir dor por lençóis colocados levemente sobre o corpo).
Visão geral da dor de alodíniaDanos nervosos autônomos
Os sintomas de lesão do nervo autônomo são diversos e dependem de quais órgãos ou glândulas são afetados. A neuropatia autonômica (disfunção autonômica do nervo) pode ser fatal e pode exigir cuidados médicos de emergência nos casos em que a respiração fica prejudicada ou quando o coração começa a bater irregularmente. Os sintomas comuns de lesão do nervo autônomo podem incluir:
- Incapacidade de suar normalmente (o que pode levar à intolerância ao calor)
- Uma perda de controle da bexiga (que pode causar infecção ou incontinência)
- Incapacidade de controlar os músculos que se expandem ou contraem os vasos sanguíneos para manter níveis seguros de pressão arterial.
A perda de controle sobre a pressão arterial pode causar tonturas, desmaios ou até desmaios quando uma pessoa se move repentinamente da posição sentada para a de pé (uma condição conhecida como hipotensão postural ou ortostática).
Sintomas gastrointestinais frequentemente acompanham a neuropatia autonômica. Os nervos que controlam as contrações musculares intestinais geralmente apresentam disfunção, causando diarreia, constipação ou incontinência. Muitas pessoas também têm problemas para comer ou engolir se certos nervos autônomos forem afetados.
Causas
A neuropatia periférica pode ser adquirida ou herdada. As causas de neuropatia periférica adquirida incluem:
- Lesão física (trauma) em um nervo
- Tumores
- Toxinas
- Respostas autoimunes
- Deficiências nutricionais
- Alcoolismo
- Doenças vasculares e metabólicas
Neuropatias periféricas adquiridas são agrupadas em três grandes categorias:
- Aqueles causados por doenças sistêmicas
- Aquelas causadas por trauma de agentes externos
- Aqueles causados por infecções ou doenças autoimunes que afetam o tecido nervoso
Um exemplo de uma neuropatia periférica adquirida é a neuralgia do trigêmeo (também conhecida como tique douloureux), em que danos ao nervo trigêmeo (o grande nervo da cabeça e do rosto) causam ataques episódicos de dor lancinante em um lado do rosto.
Em alguns casos, a causa é uma infecção viral anterior, pressão no nervo de um tumor ou vaso sanguíneo inchado ou, raramente, esclerose múltipla.
Em muitos casos, entretanto, uma causa específica não pode ser identificada. Os médicos geralmente se referem às neuropatias sem causa conhecida como neuropatias idiopáticas.
Lesão física: Lesão física (trauma) é a causa mais comum de lesão de um nervo. Lesão ou trauma súbito, de:
- Acidentes automobilísticos
- Escorregões e quedas
- Lesões relacionadas a esportes
Uma lesão traumática pode fazer com que os nervos sejam parcial ou completamente cortados, esmagados, comprimidos ou esticados, às vezes com tanta força que são parcial ou completamente separados da medula espinhal. Traumas menos dramáticos também podem causar sérios danos aos nervos. Ossos fraturados ou deslocados podem exercer pressão prejudicial sobre os nervos vizinhos, e discos deslizados entre as vértebras podem comprimir as fibras nervosas de onde emergem da medula espinhal.
Doenças sistêmicas: doenças sistêmicas, incluindo muitos distúrbios que afetam todo o corpo, geralmente causam neuropatias metabólicas. Esses distúrbios podem incluir distúrbios metabólicos e endócrinos. Os tecidos nervosos são altamente vulneráveis a danos causados por doenças que prejudicam a capacidade do corpo de transformar nutrientes em energia, processar resíduos ou fabricar as substâncias que constituem o tecido vivo.
Diabetes: O diabetes mellitus, caracterizado por níveis cronicamente elevados de glicose no sangue, é uma das principais causas de neuropatia periférica nos EUA. Cerca de 60 a 70 por cento das pessoas com diabetes têm formas leves a graves de danos ao sistema nervoso.
Doenças renais e hepáticas: Os distúrbios renais podem levar a quantidades anormalmente altas de substâncias tóxicas no sangue que podem danificar gravemente o tecido nervoso. A maioria dos pacientes que requerem diálise devido à insuficiência renal desenvolve polineuropatia. Algumas doenças hepáticas também levam a neuropatias como resultado de desequilíbrios químicos.
Hormônios: Os desequilíbrios hormonais podem perturbar os processos metabólicos normais e causar neuropatias. Por exemplo, uma subprodução de hormônios da tireoide retarda o metabolismo, levando à retenção de líquidos e tecidos inchados que podem exercer pressão sobre os nervos periféricos.
A superprodução do hormônio do crescimento pode levar à acromegalia, uma condição caracterizada pelo aumento anormal de muitas partes do esqueleto, incluindo as articulações. Os nervos que correm por essas articulações afetadas geralmente ficam presos.
Deficiências de vitaminas e alcoolismo: As deficiências de vitaminas e o alcoolismo podem causar danos generalizados ao tecido nervoso. As vitaminas E, B1, B6, B12 e niacina são essenciais para o funcionamento saudável dos nervos. A deficiência de tiamina, em particular, é comum entre pessoas com alcoolismo, porque muitas vezes elas também têm hábitos alimentares inadequados. A deficiência de tiamina pode causar uma neuropatia dolorosa nas extremidades.
Alguns pesquisadores acreditam que o consumo excessivo de álcool pode, por si só, contribuir diretamente para danos nos nervos, uma condição conhecida como neuropatia alcoólica.
Danos vasculares e doenças do sangue: Danos vasculares e doenças do sangue podem diminuir o suprimento de oxigênio para os nervos periféricos e rapidamente levar a sérios danos ou morte dos tecidos nervosos, da mesma forma que uma súbita falta de oxigênio para o cérebro pode causar um derrame. O diabetes freqüentemente causa danos aos vasos sanguíneos.
Vários tipos de vasculite (inflamação dos vasos sanguíneos) freqüentemente fazem com que as paredes dos vasos endureçam, engrossem e desenvolvam tecido cicatricial, diminuindo seu diâmetro e impedindo o fluxo sanguíneo. Esta categoria de lesão nervosa (chamada mononeuropatia multiplex ou mononeuropatia multifocal) ocorre quando nervos isolados em diferentes áreas são danificados.
Doenças do tecido conjuntivo e inflamação crônica: Os distúrbios do tecido conjuntivo e a inflamação crônica causam danos nos nervos diretos e indiretos. Quando as múltiplas camadas de tecido protetor ao redor dos nervos ficam inflamadas, a inflamação pode se espalhar diretamente para as fibras nervosas.
A inflamação crônica também leva à destruição progressiva do tecido conjuntivo, tornando as fibras nervosas mais vulneráveis a lesões por compressão e infecções. As articulações podem ficar inflamadas e inchadas e prender os nervos, causando dor.
Cânceres e tumores: Cânceres e tumores benignos podem se infiltrar ou exercer pressão prejudicial sobre as fibras nervosas. Os tumores também podem surgir diretamente das células do tecido nervoso. A polineuropatia generalizada está frequentemente associada às neurofibromatoses, doenças genéticas nas quais vários tumores benignos crescem no tecido nervoso. Neuromas, massas benignas de tecido nervoso crescido que podem se desenvolver após qualquer lesão penetrante que rompa as fibras nervosas, geram sinais de dor muito intensos e às vezes engolfam os nervos vizinhos, causando danos maiores e ainda mais dor.
A formação de neuroma pode ser um elemento de uma condição de dor neuropática mais disseminada chamada síndrome de dor regional complexa ou síndrome da distrofia simpática reflexa, que pode ser causada por lesões traumáticas ou trauma cirúrgico.
As síndromes paraneoplásicas, um grupo de doenças degenerativas raras que são desencadeadas pela resposta do sistema imunológico de uma pessoa a um tumor cancerígeno, também podem causar danos nervosos generalizados indiretamente.
Estresse repetitivo: O estresse repetitivo geralmente leva a neuropatias por aprisionamento, uma categoria especial de lesão por compressão. Danos cumulativos podem resultar de atividades repetitivas, forçadas e incômodas que exigem flexão de qualquer grupo de articulações por períodos prolongados. A irritação resultante pode fazer com que ligamentos, tendões e músculos fiquem inflamados e inchados, constringindo as passagens estreitas pelas quais alguns nervos passam. Essas lesões tornam-se mais frequentes durante a gravidez, provavelmente porque o ganho de peso e a retenção de líquidos também comprimem as vias nervosas.
Toxinas: As toxinas também podem causar danos aos nervos periféricos. Pessoas expostas a metais pesados (arsênico, chumbo, mercúrio, tálio), drogas industriais ou toxinas ambientais freqüentemente desenvolvem neuropatia.
Certos medicamentos anticâncer, anticonvulsivantes, agentes antivirais e antibióticos têm efeitos colaterais que podem causar neuropatia secundária aos medicamentos, limitando assim seu uso a longo prazo.
Infecções e doenças autoimunes: Infecções e doenças autoimunes podem causar neuropatia periférica. Os vírus e bactérias que podem atacar os tecidos nervosos incluem:
- Herpes varicela-zóster (zona)
- Vírus Epstein-Barr
- Citomegalovírus (CMV)
- Herpes simplex
Esses vírus danificam gravemente os nervos sensoriais, causando ataques de dor aguda e semelhante a um raio. A neuralgia pós-herpética geralmente ocorre após um ataque de herpes zoster e pode ser particularmente dolorosa.
O vírus da imunodeficiência humana (HIV), que causa a AIDS, também causa grandes danos aos sistemas nervosos central e periférico. O vírus pode causar várias formas diferentes de neuropatia, cada uma fortemente associada a um estágio específico da doença de imunodeficiência ativa. Uma polineuropatia dolorosa e rapidamente progressiva que afeta os pés e as mãos pode ser o primeiro sinal clínico de infecção pelo HIV.
As doenças bacterianas, como doença de Lyme, difteria e lepra, são caracterizadas por extensos danos aos nervos periféricos.
- A difteria e a lepra nos EUA são raras.
- A doença de Lyme está em alta. A doença de Lyme pode causar uma ampla gama de distúrbios neuropáticos que podem se desenvolver semanas, meses ou anos após a picada do carrapato, se a doença não for tratada.
As infecções virais e bacterianas também podem causar danos indiretos aos nervos, provocando condições conhecidas como doenças autoimunes, nas quais células especializadas e anticorpos do sistema imunológico atacam os próprios tecidos do corpo. Esses ataques geralmente causam a destruição da bainha de mielina ou axônio do nervo.
Algumas neuropatias são causadas por inflamação resultante de atividades do sistema imunológico, e não por dano direto por organismos infecciosos.
As neuropatias inflamatórias podem se desenvolver rápida ou lentamente, e as formas crônicas podem exibir um padrão de alternância de remissão e recidiva.
- A síndrome de Guillain-Barré (neuropatia desmielinizante inflamatória aguda) pode danificar as fibras nervosas motoras, sensoriais e autonômicas. A maioria das pessoas se recupera dessa síndrome, embora os casos graves possam ser fatais.
- A polineuropatia desmielinizante inflamatória crônica (CIDP) é geralmente menos perigosa, geralmente danifica os nervos sensoriais e motores, deixando os nervos autonômicos intactos.
- A neuropatia motora multifocal é uma forma de neuropatia inflamatória que afeta exclusivamente os nervos motores; pode ser crônico ou agudo.
Neuropatias herdadas: As neuropatias periféricas herdadas são causadas por erros inatos no código genético ou por novas mutações genéticas.
- Alguns erros genéticos levam a neuropatias leves com sintomas que começam no início da idade adulta e resultam em pouco comprometimento.
- Neuropatias hereditárias mais graves geralmente aparecem na primeira infância ou na infância.
As neuropatias hereditárias mais comuns são um grupo de doenças conhecidas coletivamente como doença de Charcot-Marie-Tooth (resultante de falhas nos genes responsáveis pela fabricação de neurônios ou da bainha de mielina). Os sintomas incluem:
- Enfraquecimento extremo e perda de músculos na parte inferior das pernas e pés
- Anormalidades de marcha
- Perda dos reflexos do tendão
- Dormência nos membros inferiores
Tratamento
Não existe nenhum tratamento médico que possa curar a neuropatia periférica hereditária. No entanto, existem terapias para muitas outras formas. Aqui estão os pontos-chave para o tratamento da neuropatia periférica.
- Qualquer condição subjacente geralmente é tratada primeiro, seguida por tratamento sintomático.
- Os nervos periféricos têm a capacidade de se regenerar, desde que a própria célula nervosa não tenha sido morta.
- Os sintomas muitas vezes podem ser controlados e a eliminação das causas de formas específicas de neuropatia pode evitar novos danos.
- Mudanças positivas e hábitos saudáveis costumam criar condições que estimulam a regeneração nervosa.
- O tratamento oportuno dos ferimentos pode ajudar a prevenir danos permanentes.
Em geral, o tratamento da neuropatia periférica envolve a adoção de hábitos saudáveis para reduzir os efeitos físicos e emocionais, tais como:
- Manter um peso ideal
- Evitando exposição a toxinas
- Seguindo um programa de exercícios supervisionado por um médico
- Comer uma dieta balanceada
- Corrigindo deficiências de vitaminas
- Limitar ou evitar o consumo de álcool
Outros tratamentos para neuropatia periférica incluem:
- Exercício: as formas ativas e passivas de exercício podem reduzir as cãibras, melhorar a força muscular e prevenir o desgaste muscular em membros paralisados.
- Dieta e Nutrição: várias estratégias dietéticas podem melhorar os sintomas gastrointestinais.
- Parar de fumar: parar de fumar é particularmente importante porque fumar comprime os vasos sanguíneos que fornecem nutrientes aos nervos periféricos e pode piorar os sintomas neuropáticos.
- Habilidades de autocuidado: habilidades de autocuidado, como cuidados meticulosos com os pés e tratamento cuidadoso de feridas em pessoas com diabetes e outras pessoas com capacidade reduzida de sentir dor, podem aliviar os sintomas e melhorar a qualidade de vida.
Doenças Sistêmicas
As doenças sistêmicas freqüentemente requerem tratamentos mais complexos. Foi demonstrado que o controle estrito dos níveis de glicose no sangue reduz os sintomas neuropáticos e ajuda as pessoas com neuropatia diabética a evitar maiores danos aos nervos.
As doenças inflamatórias e autoimunes que levam à neuropatia podem ser controladas de várias maneiras, incluindo drogas imunossupressoras, como:
- Prednisona
- Ciclosporina (Neoral, Sandimmune)
- Imuran (azatioprina)
Plasmaférese: A plasmaférese - um procedimento em que o sangue é removido, limpo de células e anticorpos do sistema imunológico e depois devolvido ao corpo - pode limitar a inflamação ou suprimir a atividade do sistema imunológico. Doses altas de imunoglobulinas, proteínas que funcionam como anticorpos, também podem suprimir a atividade anormal do sistema imunológico.
Alívio da dor: A dor neuropática costuma ser difícil de controlar. A dor leve às vezes pode ser aliviada com analgésicos vendidos sem receita. Várias classes de medicamentos têm se mostrado úteis para muitos pacientes que sofrem de formas mais graves de dor neuropática crônica. Esses incluem:
- Mexiletina, um medicamento desenvolvido para corrigir o ritmo cardíaco irregular (às vezes associado a efeitos colaterais graves)
- Vários medicamentos antiepilépticos, incluindo Neurontin (gabapentina), Lyrica (pregabalina), fenitoína e carbamazepina
- Algumas classes de antidepressivos, incluindo tricíclicos, como amitriptilina (Elavil, Endep)
Injeções de anestésicos locais, como lidocaína ou adesivos tópicos contendo lidocaína, podem aliviar a dor mais intratável.
Nos casos mais graves, os médicos podem destruir os nervos cirurgicamente; entretanto, os resultados geralmente são temporários e o procedimento pode levar a complicações.
Dispositivos de assistência: ajudas mecânicas e outros dispositivos de assistência podem ajudar a reduzir a dor e diminuir o impacto de uma deficiência física.
- Os suspensórios para as mãos ou pés podem compensar a fraqueza muscular ou aliviar a compressão nervosa.
- Os sapatos ortopédicos podem melhorar os distúrbios da marcha e ajudar a prevenir lesões nos pés em pessoas com perda da sensação de dor.
- A ventilação mecânica pode fornecer suporte vital essencial se a respiração ficar gravemente prejudicada.
Cirurgia: A intervenção cirúrgica geralmente pode fornecer alívio imediato das mononeuropatias causadas por lesões por compressão ou compressão.
- O reparo de uma hérnia de disco pode reduzir a pressão sobre os nervos de onde emergem da medula espinhal
- A remoção de tumores benignos ou malignos também pode aliviar a pressão prejudicial sobre os nervos.
- Freqüentemente, o encarceramento nervoso pode ser corrigido pela liberação cirúrgica de ligamentos ou tendões.