Contente
- O que causa problemas de coagulação com COVID-19?
- Síndromes Relacionadas a Problemas de Coagulação
- Diagnóstico
- Tratamento de problemas de coagulação com COVID-19
- Uma palavra de Verywell
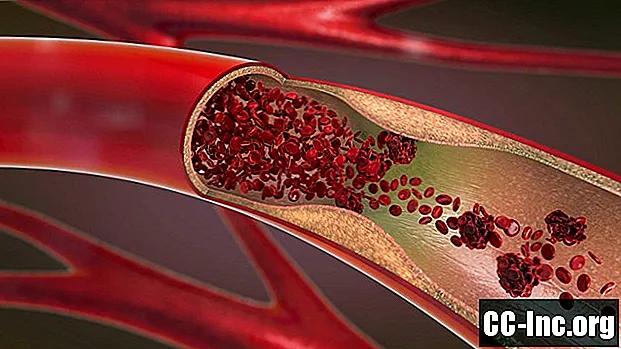
O que é um coágulo de sangue?
Um coágulo de sangue é o sangue que coagulou ou coagulou. Embora a coagulação seja crucial em algumas circunstâncias - curar uma ferida na pele com a formação de uma crosta, por exemplo - os coágulos sanguíneos que ocorrem dentro das artérias ou veias podem ser perigosos e até mesmo fatais se bloquearem o fluxo de sangue para órgãos essenciais, incluindo o coração , pulmões e cérebro.
A coagulação desordenada com COVID-19 é agora reconhecida como uma de suas manifestações mais difíceis e perigosas. Médicos e pesquisadores ainda estão determinando as causas dos problemas de coagulação observados com o COVID-19, bem como como detectá-los precocemente, como evitá-los e como tratá-los.
O que causa problemas de coagulação com COVID-19?
Anormalidades da coagulação sanguínea são comuns em pessoas com COVID-19 grave que são hospitalizadas. Na grande maioria dos casos, esses distúrbios de coagulação significam uma tendência aumentada para formar coágulos sanguíneos. Mais raramente, pode ocorrer sangramento.
As causas dos distúrbios de coagulação associados a COVID-19 ainda são um tanto especulativas, mas pelo menos três causas prováveis foram identificadas:
- Pessoas gravemente doentes com COVID-19 podem desenvolver inflamação generalizada por todo o corpo. Esta inflamação parece afetar especialmente o revestimento endotelial dos vasos sanguíneos. O dano inflamatório ao revestimento endotelial é conhecido por ser um gatilho potente para a formação de coágulos sanguíneos.
- Pacientes criticamente enfermos hospitalizados são geralmente imobilizados, e a imobilização (seja por COVID-19 ou por qualquer outra causa), leva à estase venosa ou acúmulo de sangue nas veias das pernas. Esta estase venosa é um fator chave na causa da trombose venosa profunda (TVP), um resultado da coagulação.
- Há evidências de que COVID-19 pode produzir um "estado hipercoagulável". Esta é uma condição caracterizada por uma elevação nos fatores de coagulação circulantes - proteínas do sangue que, quando ativadas, desencadeiam a formação de coágulos sanguíneos. Níveis elevados de fatores de coagulação no sangue podem levar à formação excessiva de coágulos sanguíneos.
Muitos pesquisadores notaram que os problemas de coagulação observados com COVID-19 se assemelham a um distúrbio de coagulação do sangue conhecido como coagulação intravascular disseminada (DIC). DIC é uma condição com risco de vida caracterizada por coagulação sanguínea excessiva, sangramento excessivo ou ambos. É visto em pessoas com câncer, doenças inflamatórias, infecções, lesões graves nos tecidos, doenças do fígado e várias outras condições. Na DIC, vários dos fatores de coagulação circulantes são ativados de maneira anormal, levando à formação excessiva de coágulos nos vasos sanguíneos de todo o corpo. Às vezes, essa coagulação disseminada acaba consumindo os fatores de coagulação circulantes, o que acaba levando a um sangramento anormal.
Em pelo menos alguns pacientes com problemas de coagulação relacionados ao COVID-19, as semelhanças clínicas com a DIC são impressionantes. No entanto, no momento não está claro se os distúrbios de coagulação vistos com COVID-19 realmente representam uma forma de DIC ou, em vez disso, são um distúrbio único. No entanto, a experiência com DIC deu aos médicos que cuidam de pessoas com COVID-19 uma maneira útil de conceituar os problemas de coagulação que eles podem ver e dicas sobre como abordar o tratamento.
Links Relacionados
Mantenha-se informado:
- Respostas para perguntas comuns do COVID-19
- Tratamentos COVID-19 no pipeline
Fique seguro:
- COVID-19: Você deve usar uma máscara?
- Como comprar com segurança na mercearia e obter uma entrega durante a pandemia de COVID-19
Fique saudável:
- Quando procurar atendimento de emergência durante a pandemia de COVID-19
- Como lavar as mãos corretamente
Síndromes Relacionadas a Problemas de Coagulação
Na maioria das vezes, os problemas de coagulação associados ao COVID-19 são observados apenas em pessoas que estão doentes o suficiente para necessitar de hospitalização. Quando ocorrem problemas de coagulação, eles podem produzir várias síndromes clínicas que podem ser bastante difíceis de tratar e que podem ter consequências graves. Esses incluem:
Trombose venosa profunda (TVP)
A formação de coágulos sanguíneos nas veias (geralmente, nas veias das pernas) pode se tornar um problema significativo. Não só a TVP em si pode causar grande desconforto - muitas vezes, inchaço da perna junto com dor e descoloração da pele -, mas um coágulo também pode se desprender e viajar para os pulmões, onde produz um problema ainda mais sério, como embolia pulmonar.
Qualquer pessoa doente confinada a uma cama de hospital corre alto risco de TVP. Mas as pessoas hospitalizadas com COVID-19 parecem correr risco especialmente alto para essa condição. Em um estudo, 25% dos pacientes internados na unidade de terapia intensiva com COVID-19 apresentaram TVP.
Embolia Pulmonar (PE)
Uma embolia pulmonar é um coágulo sanguíneo que se solta e viaja para os pulmões, onde se aloja em uma artéria pulmonar e interrompe o fluxo normal de sangue para os pulmões. Pode causar graves dificuldades respiratórias, dor no peito e hemoptise (tosse com sangue) e, se o coágulo for grande o suficiente, pode causar colapso cardiovascular.
Como as pessoas gravemente doentes com COVID-19 já têm grande probabilidade de ter problemas pulmonares graves, uma EP de qualquer tamanho substancial pode ameaçar sua sobrevivência.
Vários estudos relataram que até 20% a 40% dos pacientes internados em uma unidade de terapia intensiva com COVID-19 podem ter EP durante a hospitalização. Esta é uma incidência substancialmente mais alta de EP do que a observada em pacientes não COVID-19 que estão igualmente doentes com SDRA.
Coagulação Microvascular
A trombose microvascular generalizada refere-se à coagulação em pequenos vasos sanguíneos. É considerada uma das causas (e talvez uma causa predominante) da doença pulmonar grave observada em pacientes criticamente enfermos com COVID-19 e pode levar à falência de múltiplos órgãos.
A coagulação microvascular nos pulmões pode produzir sintomas diferentes das formas mais "típicas" de SDRA. Por exemplo, os médicos notaram que, em comparação com pessoas com SDRA típica, pessoas com COVID-19 podem ter subjetivamente menos falta de ar com níveis de oxigênio no sangue muito reduzidos e podem exigir pressões de ventilação mais baixas para encher os pulmões. Essas diferenças podem ser explicadas potencialmente pela coagulação microvascular nos pulmões.
Oclusão de grande artéria
Relativamente poucos relatórios estão disponíveis descrevendo a oclusão súbita, ou bloqueio, de grandes artérias associadas ao COVID-19. Até o final de abril de 2020, essa condição não era uma preocupação clínica real.
No entanto, em 28 de abril, o New England Journal of Medicine publicaram um relatório descrevendo cinco pacientes com dificuldade respiratória grave relacionada ao COVID-19 que sofreram grandes derrames devido à oclusão súbita de grandes artérias cerebrais. Todos tinham menos de 50 anos e eram previamente saudáveis.
Mais ou menos na mesma época, o ator da Broadway Nick Cordero, 41, desenvolveu oclusão vascular de uma perna e, posteriormente, foi amputado.
Esses relatórios perturbadores alertaram os médicos para a possibilidade de que a coagulação sanguínea associada ao COVID-19 pode causar a oclusão súbita e catastrófica de grandes artérias, mesmo em pessoas jovens previamente saudáveis. No momento, esse evento de coagulação potencialmente catastrófico parece ser um problema raro, ou pelo menos incomum.
Lesões de pele
Como muitas infecções virais, COVID-19 foi associado a várias erupções cutâneas. No caso do COVID-19, pelo menos três tipos de lesões cutâneas podem estar relacionados à oclusão microvascular:
- Livedo reticularis: Descoloração da pele, circular, arroxeada, semelhante a uma teia. Em muitos casos, o livedo reticularis é causado por um bloqueio das arteríolas penetrantes que fornecem sangue ao tecido cutâneo.
- Petéquias: lesões cutâneas semelhantes a pontos vermelhos ou roxos. O exame microscópico de petéquias de pacientes com COVID-19 sugere que elas são devidas a bloqueios em pequenos vasos sanguíneos.
- "Dedos do pé da COVID": um ou mais dedos dos pés de uma pessoa ficam inchados e vermelhos, geralmente sem muita dor. É semelhante em aparência ao pernio ou frostnip (uma forma mais suave de ulceração). Os dedos dos pés COVID estão mais frequentemente em pessoas que não estão particularmente doentes com COVID-19 e parecem resolver por conta própria em uma ou duas semanas.
Sangrando
Muito poucos relatórios destacaram problemas de sangramento com COVID-19, e os problemas de sangramento relatados (principalmente hemorragia intracraniana) geralmente foram associados à terapia de anticoagulação. Portanto, se os episódios de sangramento observados com COVID-19 estão mais provavelmente relacionados à doença ou ao tratamento ainda não pode ser determinado.
Diagnóstico
Como os distúrbios de coagulação do sangue são tão frequentes em pessoas hospitalizadas com COVID-19, exames de sangue como os listados abaixo são recomendados para todos os pacientes quando eles são admitidos no hospital e geralmente são repetidos diariamente. Nenhum teste desse tipo é recomendado neste momento para pessoas com COVID-19 que não estão doentes o suficiente para serem hospitalizadas, uma vez que o risco de problemas de coagulação parece ser extremamente baixo nessas pessoas.
O teste inclui:
- Um hemograma completo (incluindo plaquetas)
- Níveis de fibrinogênio no sangue (fibrinogênio é uma proteína de coagulação)
- Teste PT e PTT (testes que medem quanto tempo leva para o sangue coagular)
- Um teste de dímero D (um teste que avalia se coágulos sanguíneos estão sendo formados ativamente dentro do sistema vascular).
Pessoas hospitalizadas com COVID-19 geralmente apresentam níveis de plaquetas baixos ou elevados, PT ou PTT levemente prolongados, níveis elevados de fibrinogênio e níveis elevados de dímero-D. Se alguma dessas anormalidades for observada, um distúrbio de coagulação pode estar presente.
Se o seu médico suspeitar de TVP, ele geralmente fará uma ultrassonografia de compressão para confirmar o diagnóstico. Se eles suspeitarem de EP, eles farão uma tomografia computadorizada com angiografia pulmonar, se possível. Geralmente, é necessária uma arteriografia para confirmar a oclusão da grande artéria.
A coagulação microvascular é frequentemente suspeitada por motivos clínicos, mas nenhum teste específico está prontamente disponível para o diagnóstico. Embora a biópsia de tecido possa ajudar a documentar essa condição, a realização deste tipo invasivo de teste não é viável em pessoas gravemente doentes com COVID-19.
Tratamento de problemas de coagulação com COVID-19
Não há tratamento para problemas de coagulação sanguínea que seja específico para COVID-19, e muito pouca evidência clínica firme existe sobre quando e como usar terapia anticoagulante e terapia antitrombótica de forma ideal nesta doença. Estudos controlados estão em andamento para tentar determinar a abordagem mais válida.
Nesse ínterim, a Sociedade Internacional de Trombose e Hemostasia (ISTH), embora reconheça nosso estado incompleto de conhecimento, emitiu diretrizes gerais que os médicos podem seguir:
- Com base na evidência e na incidência muito alta de TVP e EP significativas, o ISTH recomenda drogas anticoagulantes profiláticas de baixa dose para todos os pacientes internados no hospital com COVID-19. Anticoagulação profilática de dose mais alta (ou mesmo anticoagulação de dose completa) é recomendada para pacientes criticamente enfermos admitidos na unidade de terapia intensiva, especialmente se seus níveis de dímero-D estiverem muito elevados.
- A anticoagulação em dose total é recomendada para pacientes com TVP ou EP comprovada ou presumida.
- Os medicamentos trombolíticos "anti-coágulos" mais poderosos (e perigosos) são reservados para pacientes que têm EP maciça, uma TVP que ameaça um membro, um acidente vascular cerebral, um ataque cardíaco agudo ou uma grande oclusão de artéria que ameaça um membro vital ou órgão.
A maioria dos médicos continuará com a terapia de anticoagulação por um ou dois meses depois que uma pessoa com COVID-19 tiver alta do hospital.
Uma palavra de Verywell
Todos os pacientes hospitalizados com COVID-19 devem ser monitorados de perto quanto a sinais de distúrbios de coagulação e a maioria deve receber anticoagulação profilática. As síndromes clínicas agudas causadas por problemas de coagulação do sangue devem ser tratadas agressivamente.
Felizmente, a grande maioria das pessoas com COVID-19 fica apenas leve ou moderadamente doente, e os problemas de coagulação do sangue parecem ser muito raros nesses indivíduos.
- Compartilhar
- Giro
- O email
- Texto