Contente
- Teste de tela
- Testes e Procedimentos
- Testes de preparação
- Estágios
- Testes de recorrência
- Diagnósticos Diferenciais
Com base nos resultados da biópsia, uma pontuação de Gleason é usada para descrever a agressividade do tumor.
Outros testes, como tomografia computadorizada, ressonância magnética, cintilografia óssea ou PET podem ser realizados para determinar o estágio preciso do tumor. Como os cânceres de próstata podem diferir muito significativamente em sua tendência a crescer ou se espalhar, o estadiamento é importante na escolha dos melhores tratamentos, na determinação do risco de recorrência e na estimativa do prognóstico da doença.
Teste de tela
A grande maioria dos cânceres de próstata é descoberta em testes de rastreamento antes que quaisquer sinais e sintomas ocorram. Os dois principais testes de triagem são o teste do antígeno prostático específico (PSA) e o exame retal digital, que são melhores quando usados em conjunto; nenhum desses testes deve ser usado sozinho.
Em geral, o rastreamento é recomendado para homens a partir dos 50 anos, embora esta seja uma área de debate ativo.
Homens com fatores de risco para câncer de próstata, como histórico familiar da doença, geralmente são aconselhados a começar o teste antes disso.
Os testes de rastreamento não podem diagnosticar o câncer de próstata, mas sim informar aos médicos se mais testes para detectar a doença são necessários.
Teste de antígeno específico da próstata (PSA)
O teste de PSA é um exame de sangue simples que determina o nível de antígeno específico da próstata no sangue. O PSA é uma proteína secretada pelas células da próstata e é muito específica para o tecido da próstata.
Não é um teste perfeito, pois há causas para níveis elevados além do câncer de próstata, como hiperplasia prostática benigna (BPH) e prostatite, e os níveis de PSA também aumentam naturalmente com a idade. Da mesma forma, alguns homens com câncer de próstata podem ter testes normais de PSA e alguns medicamentos para BPH, bem como obesidade, podem causar diminuição dos níveis de PSA.
Existem faixas de PSA que são consideradas normais e altas, mas o fator mais importante na interpretação do teste (a menos que seja muito alto) é uma mudança no valor ao longo do tempo.
Em outras palavras, um nível de PSA que está aumentando geralmente é mais significativo do que o valor absoluto do teste.
No passado, um corte arbitrário de 4 nanogramas por mililitro (ng / ml) era usado para separar os níveis de PSA normais e possivelmente anormais. Dito isso, mais da metade das vezes, quando um nível é maior que 4, a causa não é o câncer. Da mesma forma, o câncer de próstata pode estar presente mesmo com um nível inferior a 4 ng / ml.
As variações do PSA incluem:
- Velocidade PSA: Este número descreve a mudança no PSA ao longo do tempo, e um aumento rápido neste valor sugere câncer. Não se sabe o quão útil este teste é no momento.
- PSA grátis: PSA livre é a porcentagem de PSA no sangue que não está ligada a proteínas. Se o resultado for inferior a 10%, o tumor tem maior probabilidade de ser câncer; se o resultado for maior que 25%, o tumor tem maior probabilidade de ser benigno. Infelizmente, muitos níveis cairão entre 10% e 25%, e a significância desses valores é desconhecida.
- Densidade PSA: Esse número compara o PSA ao tamanho da próstata na ultrassonografia ou ressonância magnética, com uma densidade de PSA mais alta com maior probabilidade de ser câncer. O teste, no entanto, é bastante impraticável, pois requer um ultrassom da próstata.
- PSA específico para a idade: Este teste separa os níveis esperados de PSA com base na idade, mas pode não detectar alguns tipos de câncer de próstata.
- Pro-PSA: Este teste pode ajudar a distinguir entre um PSA de 4 a 10 que está relacionado ao câncer de próstata e um nível que é devido à BPH. Pode ser útil para decidir se uma biópsia é necessária.
Exame retal digital (DRE)
Em um exame retal digital (DRE), o médico insere um dedo enluvado e lubrificado no reto para palpar a próstata e verificar se há protuberâncias, endurecimento ou sensibilidade. Como a próstata fica bem na frente do reto, o a próstata é bastante fácil de palpar com essa abordagem.
Embora o procedimento possa ser um tanto desconfortável e possa causar uma sensação de necessidade de urinar, é muito importante usar este teste junto com o PSA.
Marcadores de tumor
Testes para detectar biomarcadores também podem ser usados para triagem, embora não sejam considerados de rotina. Os biomarcadores são substâncias produzidas pelo próprio câncer de próstata ou pelo corpo quando há câncer de próstata. Dois desses testes incluem a pontuação de 4K e o índice de saúde da próstata (PHI); testes que podem ser usados para prever quais homens podem desenvolver câncer de próstata ou câncer de próstata de alto risco.
Controvérsia e riscos
Nos últimos anos, tem havido uma controvérsia considerável em torno da triagem, uma vez que se pensa que o teste de PSA resulta em um diagnóstico excessivo e tratamento excessivo da doença.
Dito isso, o câncer de próstata continua sendo a segunda principal causa de mortes relacionadas ao câncer em homens, e a doença pode ser mais fácil de tratar nos estágios iniciais da doença.
Uma revisão de 2018 publicada em JAMA para a Força-Tarefa de Serviços Preventivos dos EUA concluiu que a triagem PSA posso reduzir as mortes devido ao câncer de próstata, mas com o risco de resultados falso-positivos, complicações de biópsia e diagnóstico excessivo. No momento, não é certo se há benefícios de sobrevivência em longo prazo para o tratamento ativo do câncer de próstata detectado pelo exame de PSA, mas sabe-se que os exames de acompanhamento (biópsias direcionadas ou aleatórias) e os tratamentos podem apresentar riscos significativos, como hospitalização e efeitos colaterais urinários ou sexuais, respectivamente.
Converse abertamente com seu médico sobre isso e sobre sua programação de testes em relação ao seu perfil de risco geral.
Guia de discussão do médico com câncer de próstata
Obtenha nosso guia para impressão na sua próxima consulta médica para ajudá-lo a fazer as perguntas certas.

Testes e Procedimentos
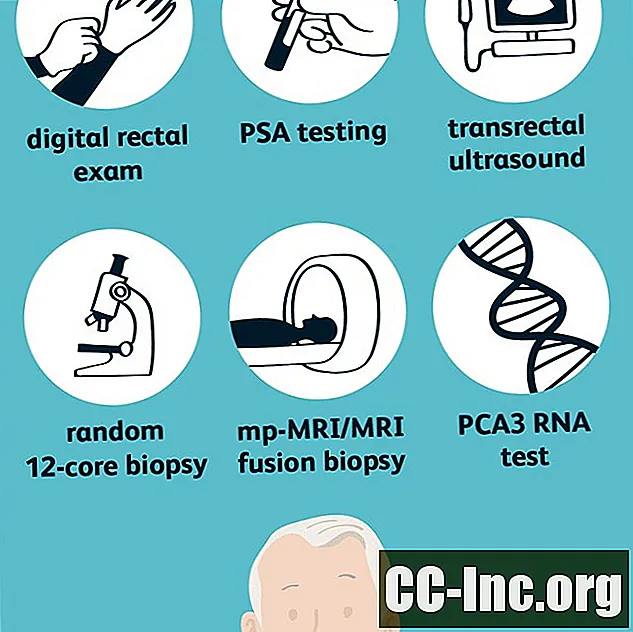
Se um teste de rastreamento (PSA e / ou DRE) for anormal, testes adicionais com testes de diagnóstico podem ser necessários para determinar se o câncer de próstata está realmente presente e, em caso afirmativo, a agressividade do câncer. As opções incluem:
Ultrassom transretal (TRUS)
Uma ultrassonografia transretal (TRUS) pode ser usada para ajudar a identificar anormalidades. Essa abordagem pode ser usada sozinha para calcular a densidade do PSA ou combinada com a RNM para determinar as áreas que devem ser biopsiadas. Em uma ultrassonografia transretal, um enema é aplicado e uma sonda de ultrassom fina e lubrificada é inserida no reto. As ondas sonoras são enviadas para a próstata (que fica bem em frente ao reto) e uma imagem da próstata é gerada. O desconforto geralmente é leve e consiste em uma sensação de plenitude no reto. Se um TRUS for anormal, uma biópsia ainda será necessária para determinar se alguma região que parece anormal é realmente cancerosa.
Biópsia aleatória de 12 núcleos
Uma biópsia aleatória de 12 núcleos pode ser feita se um PSA for persistentemente anormal ou se as anormalidades forem sentidas em um DRE ou vistas em TRUS. Nesse procedimento, as amostras são retiradas de 12 áreas aleatórias da próstata e examinadas ao microscópio para determinar se as células cancerosas da próstata estão presentes.
O procedimento geralmente é feito em ambulatório. As práticas variam, mas os homens geralmente são colocados em uma dieta líquida clara por 24 horas antes do teste e submetidos a um enema uma ou duas horas antes do procedimento. Enquanto está deitado sobre o lado esquerdo com a bexiga cheia, a área do reto onde as biópsias serão feitas é anestesiada localmente com lidocaína. Um ultra-som fino é inserido no reto para visualizar a próstata durante o procedimento. Depois que a anestesia está funcionando, 12 a 14 amostras são coletadas inserindo agulhas finas e ocas na próstata. O procedimento leva cerca de 20 a 30 minutos.
Os homens podem sentir alguma dor retal por alguns dias após o procedimento. Alguns homens também apresentam sangramento leve ou notam manchas de sangue nas fezes, na urina ou no sêmen por alguns dias. Imersões e compressas quentes podem aliviar alguns dos desconfortos.
Os resultados estarão disponíveis alguns dias depois e podem ser discutidos pessoalmente ou por telefone.
MRI multiparamétrica (mp-MRI)
Como as biópsias aleatórias podem deixar passar algumas áreas de câncer e remover inadvertidamente os tecidos normais, foram desenvolvidas modificações na técnica de biópsia acima.
MRI multiparamétrica (mp-MRI) é um tipo especial de ressonância magnética usado para detectar anormalidades no tecido da próstata. O procedimento é semelhante à biópsia aleatória de 12 núcleos, mas primeiro é feita uma ressonância magnética para definir quaisquer regiões suspeitas. As biópsias são então limitadas a essas regiões de aparência anormal, o que é conhecido como biópsia direcionada.
Pensa-se que esta abordagem pode ajudar a reduzir o risco de sobrediagnóstico e tratamento excessivo do câncer de próstata. Este procedimento não está disponível em todos os centros oncológicos e requer treinamento de profissionais de saúde especializados.
Biópsia de fusão por ressonância magnética
Uma biópsia de fusão por ressonância magnética é semelhante à ressonância magnética multiparamétrica, mas usa uma combinação de ressonância magnética e ultrassom transretal (TRUS) para procurar áreas anormais na próstata. Da mesma forma, acredita-se que biópsias seletivas sejam feitas com base nas informações obtidas desta forma, irão melhorar a precisão do diagnóstico. Assim como na ressonância magnética multiparamétrica, o procedimento não está disponível em todos os lugares e requer treinamento profissional especializado.
Teste de RNA do gene 3 do câncer de próstata (PCA3)
Em homens com mais de 50 anos, se o PSA estiver persistentemente elevado, mas a biópsia não revelar câncer, o RNA do gene 3 do teste genético (PCA3) pode ser recomendado. Este teste mede a proporção de RNA de PCA3 para RNA de PSA na urina. Se o teste for elevado, uma biópsia repetida pode ser recomendada.
Testes de preparação
Os testes acima podem confirmar o diagnóstico de câncer de próstata, mas não informam aos médicos o quão agressivo o tumor é ou quão longe ele se espalhou. Lembre-se de que muitos cânceres de próstata não são agressivos e nunca causariam problemas se deixados sozinhos. A classificação da pontuação de Gleason é feita para descrever a agressividade de um tumor, e exames laboratoriais e de imagem podem ser feitos para procurar qualquer evidência de disseminação.
Classificação da pontuação de Gleason
Para determinar a pontuação de Gleason, as células do câncer de próstata em duas áreas diferentes do tumor recebem cada uma uma nota entre 3 e 5 com base em sua aparência ao microscópio.
Uma pontuação de 3 significa que as células se parecem muito com as células normais do câncer de próstata (bem diferenciadas); uma pontuação de 5 significa que as células parecem altamente anormais (pouco diferenciadas).
As duas pontuações nas duas biópsias são combinadas para determinar a pontuação final de Gleason:
- Gleason 6:Uma pontuação de 6 define o câncer de baixo grau no qual as células se parecem muito com as células normais da próstata. É improvável que esses tumores cresçam ou se espalhem.
- Gleason 7: Esses tumores são considerados cânceres de grau médio e as células têm aparência moderadamente anormal.
- Gleason 8 a 10: Esses tumores são considerados cânceres de alto grau e as células parecem muito diferentes das células normais da próstata. Esses tumores têm maior probabilidade de crescer e se espalhar.
Com base nessas pontuações, os cânceres de próstata são frequentemente colocados em grupos chamados de graus, e esses graus são incluídos no estadiamento (abaixo).
- Grupo de notas 1: Tumores Gleason 6
- Grupo de 2ª série:Tumores de Gleason 7 (3 + 4 = 7). Estes são compostos principalmente de glândulas bem formadas.
- Grupo de série 3:Inclui outro tipo de tumores Gleason 7 (4 + 3 = 7). Estes são compostos principalmente de glândulas mal formadas.
- Grupo de 4ª série:Tumores de Gleason 8
- Grupo de 5ª série: Tumores Gleason 9 e Gleason 10
Com base na pontuação de Gleason, mais testes podem ser feitos para o estágio posterior do tumor.
O câncer de próstata geralmente se espalha primeiro para os tecidos imediatamente adjacentes à próstata, incluindo as vesículas seminais, reto, bexiga e nódulos linfáticos.
O câncer de próstata também tem uma tendência muito forte de se espalhar para os ossos.
Isso é mais comum na parte inferior da coluna, na pelve e na parte superior das pernas, embora o câncer de próstata possa se espalhar para os ossos em qualquer parte do corpo.
Testes de laboratório
Além dos níveis de PSA incluídos no estadiamento, um nível de fosfatase alcalina no sangue pode ser feito junto com os exames de imagem, pois esse exame de sangue pode estar elevado se houver metástases ósseas.
Testes de imagem
Os exames de imagem podem ser feitos para verificar a disseminação do câncer de próstata para os tecidos próximos, bem como para tecidos distantes, como os ossos. Freqüentemente, esses exames não são necessários para câncer de próstata inicial ou para aqueles com baixos escores de Gleason (ver abaixo). Os testes podem incluir:
- Ressonância magnética: Uma ressonância magnética pode ser útil para determinar se o câncer se espalhou para as vesículas seminais, linfonodos ou outras regiões.
- Tomografia computadorizada: A TC é usada com menos frequência do que a RNM, mas pode ser útil para verificar o envolvimento de linfonodos.
- Cintilografia óssea: Em uma cintilografia óssea, um traçador radioativo é injetado na corrente sangüínea e as imagens são feitas para procurar a captação nos ossos que pode significar metástases ósseas.
- PET scan: Uma tomografia por emissão de pósitrons clássica (PET scan) 18-F-fluorodeoxiglicose (FDG) é de utilidade limitada no tratamento do câncer de próstata, pois a captação de FDG no câncer de próstata é altamente variável. Fluciclovine F-18 (Axumin) pode ser usado em homens com suspeita de recorrência do câncer de próstata.
Teste Genético
Recentemente, os testes de genes começaram a desempenhar um papel na determinação da agressividade de alguns cânceres de próstata. Exemplos de mutações associadas a um risco aumentado de desenvolver câncer de próstata, bem como uma maior probabilidade de que um câncer de próstata diagnosticado seja agressivo incluem Mutações do gene BRCA2, mutações em BRCA1, ATM, CHEK2, NBD e muito mais. Existem vários painéis disponíveis que testam várias dessas mutações, incluindo Oncotype Dx, ProstaVysion, Prolaris, Test e Decipher.
No momento, o teste do gene é frequentemente feito para aqueles com histórico familiar de câncer de próstata ou para aqueles que são tratados em um dos maiores centros voltados para a pesquisa de câncer, mas é provável que esses testes se tornem comuns tanto no diagnóstico quanto no estadiamento da doença no futuro.
Estágios
Depois que o câncer de próstata é diagnosticado e os testes são feitos para avaliar a extensão e procurar a disseminação do câncer, o câncer é atribuído a um estágio com base no grau do câncer, níveis de PSA e extensão do câncer.
TNM Staging
Como acontece com muitos outros cânceres, o estadiamento TNM de um câncer de próstata pode ajudar a determinar os tratamentos mais apropriados e a prever o prognóstico. Nesse sistema, T representa o tumor, N representa os linfonodos e M representa metástases, com números que seguem essas letras descrevendo a extensão da disseminação.
Estadiamento TNM Clínico
No estadiamento clínico, T é dividido em:
T0: Com tumores T0, não há evidência de tumor na próstata.
T1: Esses tumores são frequentemente descobertos "acidentalmente" quando a cirurgia é feita na próstata por outro motivo, como BPH ou biópsia por agulha para aumento do PSA, e nenhuma anormalidade é observada em um exame retal digital ou estudos de imagem. Eles são divididos em:
- T1a: O tumor é encontrado em menos de 5% do tecido da próstata.
- T1b: O tumor é encontrado em mais de 5% do tecido da próstata.
- T1c: O tumor é encontrado durante uma biópsia por agulha que é realizada devido a um PSA aumentado.
T2: O tumor é grande o suficiente para ser sentido no exame retal, mas não se espalhou para além da próstata. Isso é dividido em:
- T2a: o tumor está presente em apenas metade de um lado da próstata.
- T2b: O tumor envolve mais da metade de um lado da próstata, mas não envolve o outro lado.
- T2c: O tumor está presente em ambos os lados da próstata.
T3: o tumor se espalhou além da próstata para os tecidos próximos.
- T3a: o tumor cresceu além da próstata, mas não nas vesículas seminais.
- T3b: o tumor se espalhou para as vesículas seminais.
T4: O tumor está fixo (imóvel) ou cresceu em tecidos além da próstata e vesículas seminais, como na bexiga, reto, parede pélvica, músculos pélvicos (elevadores) ou no músculo que controla a micção (esfíncter externo).
No estadiamento patológico, T é dividido em:
T2: O tumor está apenas na próstata.
T3: O tumor se estende além da próstata
- T3a: o tumor envolve o colo da bexiga.
- T3b: o tumor se estende até as vesículas seminais.
T4: O tumor está fixo (imóvel) ou está crescendo em regiões diferentes das vesículas seminais, como reto, bexiga, parede pélvica ou músculos elevadores.
N é dividido em:
- N0: O câncer não se espalhou para nenhum linfonodo regional.
- N1: O câncer se espalhou para os nódulos linfáticos regionais.
M é dividido em:
- M0: O câncer não se espalhou (metastatizou).
- M1: O câncer teve metástase. Existem três subestágios de M1:
- M1a: O câncer se espalhou para nódulos linfáticos distantes (gânglios linfáticos que não sejam os nódulos linfáticos pélvicos próximos).
- M1b: O câncer se espalhou para os ossos.
- M1c: O câncer se espalhou para outras regiões do corpo.
Com base nesses valores de TNM, o câncer de próstata é dividido em quatro estágios que foram atualizados pelo American Joint Committee on Cancer. Os estágios anteriores têm crescimento lento, com uma chance maior de que o tumor cresça e se espalhe em estágios superiores.
Estágio I:Esses tumores não podem ser sentidos em um exame retal e envolvem metade de um lado da próstata ou menos. Em um caso em que uma prostatetomia radical é realizada, o câncer está confinado à próstata. As células parecem muito normais (grau do grupo 1). PSA é menor que 10.
Estágio II: Esses tumores não se espalharam além da próstata e o PSA é menor que 20.
- Estágio IIA: Esses tumores não podem ser sentidos. Em um caso em que uma prostatetomia radical é realizada, o câncer está confinado à próstata. O PSA está entre 10 e 20. O grupo de notas é 1.
- Estágio IIB: Esses tumores podem ou não ser sentidos no exame retal. Eles são classificados como T1 ou T2. O PSA é inferior a 20. O grupo de notas é 2.
- Estágio IIC: Esses tumores podem ou não ser sentidos no exame. Eles são T1 ou T2. O PSA é inferior a 20 e o grupo de notas é de 3 a 4.
Estágio III: Esses tumores são considerados localmente avançados e diferem dos tumores em estágio II porque os níveis de PSA são altos, o tumor está crescendo ou o tumor é de alto grau (agressivo).
- Estágio IIIA: O câncer não se espalhou além da próstata para os tecidos próximos ou para as vesículas seminais. PSA é 20 ou superior. O grupo de notas é de 1 a 4.
- Estágio IIIB: O tumor se espalhou para além da próstata em tecidos próximos e pode ter se espalhado para a bexiga ou reto. O PSA pode estar em qualquer nível. O grupo de notas é de 1 a 4.
- Estágio IIIC: O câncer pode estar dentro da próstata ou se espalhar para os tecidos próximos (qualquer T), mas as células parecem muito anormais (grau do grupo 5).
Estágio IV: O câncer de próstata em estágio IV se espalhou para além da próstata.
- Estágio IVA: O câncer se espalhou para os linfonodos regionais (N1) e pode ser qualquer T, ter qualquer PSA e ser de qualquer grupo de grau.
- Estágio IVB: O câncer se espalhou para nódulos linfáticos distantes ou outras regiões do corpo.
Grupos de Risco
Os cânceres de próstata também são divididos em grupos de risco. A National Comprehensive Cancer Network combinou informações, incluindo o nível de PSA, o tamanho da próstata, os resultados da biópsia e o estágio, para prever a chance de um câncer de próstata crescer e se espalhar.
- Risco muito baixo: Esses tumores são encontrados na biópsia (T1c), mas um toque retal, assim como os exames de imagem, são normais. O PSA é inferior a 10 ng / ml e a pontuação de Gleason é 6. Das amostras de biópsia do núcleo, o tumor foi encontrado em menos de 3 amostras e compreendia metade ou menos do tecido na amostra do núcleo.
- Baixo risco: Esses tumores incluem aqueles que são T1a, T1b, T1c e T2a, têm um PSA menor que 10 ng / ml e um escore de Gleason de 6.
- Intermediário: Os tumores de risco intermediário são classificados como T2b ou T2c OU o PSA está entre 10 e 20 ng / ml OU o escore de Gleason é 7.
- Alto risco: Os tumores de alto risco são classificados como T3a OU o PSA é maior que 20 ng / ml OU o escore de Gleason é de 8 a 10.
- Risco muito alto: Os tumores de risco muito alto são classificados como T3b ou T4, OU têm uma pontuação de Gleason primária de 5, OU quatro ou mais amostras de biópsia têm uma pontuação de Gleason de 8 a 10 / grupo de grau 4 ou 5.
Testes de recorrência
Após o tratamento primário do câncer de próstata, alguns tipos de câncer podem reaparecer. Quando o câncer de próstata reaparece, pode ocorrer localmente (próximo ao local do tumor original) ou à distância (como nos ossos).
Os cânceres de próstata têm maior probabilidade de recorrência se se espalharem além da próstata, se apresentarem um escore de Gleason mais alto, se estiverem em um estágio mais alto e se o câncer se espalhar para os nódulos linfáticos.
Após o tratamento, o PSA é monitorado, embora a frequência dos testes possa depender do estágio inicial do tumor, bem como dos tratamentos usados. Existem três maneiras pelas quais os níveis de PSA após o tratamento podem prever o prognóstico da doença:
- Tempo de duplicação do PSA: quanto mais rapidamente o PSA dobra, maior a probabilidade de o câncer se espalhar e se tornar difícil de tratar.
- Nadir de PSA: após o tratamento, o nível mais baixo absoluto ao qual o PSA cai é referido como o nadir de PSA. Esse número pode descrever o sucesso do tratamento e o risco de recorrência. Em geral, um nadir de PSA de 0,5 ng / ml ou mais está associado a um maior risco de recorrência.
- Intervalo de recidiva: quanto mais rapidamente o PSA começa a aumentar após o tratamento, pior é o prognóstico em geral.
Se o PSA estiver aumentando ou se ocorrerem sintomas, os testes para procurar recorrência podem incluir:
- Cintilografia óssea: o local mais comum de recorrências à distância de câncer de próstata é o osso.
- CT
- Ressonância magnética
- Os exames PET com axumina ou C-11 colina, que podem ser usados para detectar a recorrência do câncer de próstata antes de ser detectado em outros exames de imagem.
Diagnósticos Diferenciais
Todas essas informações serão úteis se você tiver um teste de rastreamento positivo ou se for formalmente diagnosticado com câncer de próstata e precisar entender melhor sua doença. No entanto, é importante saber que várias outras condições podem causar sintomas semelhantes.
Embora algumas dessas condições sejam facilmente distinguidas do câncer de próstata, outras representam um desafio maior.
Os avanços na ressonância magnética (MRI) melhoraram muito a capacidade de discriminar entre o câncer de próstata e algumas condições que antes eram difíceis de distinguir.
As condições e causas que precisam ser consideradas no diagnóstico diferencial do câncer de próstata incluem:
- Hiperplasia benigna da próstata (BPH), também conhecida como próstata aumentada, uma condição comum caracterizada pelo aumento benigno da próstata
- Prostatite, uma condição que envolve inflamação da próstata e pode ser aguda (de curta duração) ou crônica
- Infecções do trato urinário (ITUs)
- Uretrite, inflamação da uretra, tubo circundado pela próstata
- Medicamentos, como diuréticos ("pílulas de água") e consumo de cafeína
- Câncer de bexiga
- Apnéia do sono
- Compartilhar
- Giro
- O email