
Contente
- Causas
- Sintomas
- Exames e Testes
- Tratamento
- Outlook (Prognóstico)
- Quando entrar em contato com um profissional médico
- Prevenção
- Nomes alternativos
- Imagens
- Referências
- Data de Revisão 18/05/2017
O antraz é uma doença infecciosa causada por uma bactéria chamada Bacillus anthracis. A infecção em humanos geralmente envolve a pele, o trato gastrointestinal ou os pulmões.
Causas
O antraz geralmente afeta animais com cascos, como ovelhas, gado e cabras. Os humanos que entram em contato com animais infectados também podem ficar doentes com antraz.
Existem três vias principais de infecção por antraz: pele (cutânea), pulmão (inalação) e boca (gastrointestinal).
O antraz cutâneo ocorre quando os esporos de antraz tocam um corte ou raspam a pele.
- É o tipo mais comum de infecção por antraz.
- O principal risco é o contato com peles de animais ou cabelos, produtos ósseos e lã, ou com animais infectados. As pessoas com maior risco de antraz cutâneo incluem trabalhadores agrícolas, veterinários, curtidores e trabalhadores de lã.
O antraz por inalação se desenvolve quando os esporos do antraz entram nos pulmões pelas vias aéreas. É mais comumente contraído quando os trabalhadores respiram em esporos de antraz no ar durante processos como curtimento de couros e processamento de lã.
Respirar nos esporos significa que uma pessoa foi exposta ao antraz. Mas isso não significa que a pessoa tenha sintomas.
- Os esporos bacterianos devem germinar ou brotar (da mesma forma que uma semente brota antes que a planta cresça) antes que a doença real ocorra. Este processo geralmente leva de 1 a 6 dias.
- Uma vez que os esporos germinam, eles liberam várias substâncias tóxicas. Essas substâncias causam sangramento interno, inchaço e morte do tecido.
O antraz gastrointestinal ocorre quando alguém come carne contaminada com antraz.
Antraz por injeção pode ocorrer em alguém que injeta heroína.
O antraz pode ser usado como uma arma biológica ou para o bioterrorismo.
Sintomas
Os sintomas do antraz diferem dependendo do tipo de antraz.
Os sintomas do antraz cutâneo começam de 1 a 7 dias após a exposição:
- Uma prurido dolorido se desenvolve semelhante a uma picada de inseto. Esta ferida pode formar bolhas e formar uma úlcera negra (dor ou escara).
- A ferida é geralmente indolor, mas muitas vezes é cercada por inchaço.
- A sarna muitas vezes se forma, e depois seca e cai dentro de 2 semanas. A cura completa pode demorar mais tempo.
Sintomas de antraz de inalação:
- Começa com febre, mal-estar, dor de cabeça, tosse, falta de ar e dor no peito
- Febre e choque podem ocorrer mais tarde
Os sintomas do antraz gastrointestinal geralmente ocorrem dentro de uma semana e podem incluir:
- Dor abdominal
- Diarreia com sangue
- Diarréia
- Febre
- Aftas
- Náusea e vômito (o vômito pode conter sangue)
Os sintomas do antraz por injeção são semelhantes aos do antraz cutâneo. Além disso, a pele ou o músculo abaixo do local da injeção pode se infectar.
Exames e Testes
O médico irá realizar um exame físico.
Os testes para diagnosticar o antraz dependem do tipo de doença suspeita.
Uma cultura da pele, e às vezes uma biópsia, é feita nas feridas da pele. A amostra é analisada sob um microscópio para identificar a bactéria do antraz.
Os testes podem incluir:
- Cultura de sangue
- Tomografia computadorizada de tórax ou radiografia de tórax
- Spinal tap para verificar se há infecção ao redor da coluna vertebral
- Cultura de escarro
Mais testes podem ser feitos em amostras de fluido ou sangue.
Tratamento
Antibióticos são geralmente usados para tratar o antraz. Antibióticos que podem ser prescritos incluem penicilina, doxiciclina e ciprofloxacina.
O antraz por inalação é tratado com uma combinação de antibióticos, como ciprofloxacina e outro medicamento. Eles são dados por IV (por via intravenosa). Antibióticos são geralmente tomados por 60 dias, porque pode levar esporos que levam muito tempo para germinar.
Antraz cutâneo é tratado com antibióticos por via oral, geralmente por 7 a 10 dias. A doxiciclina e a ciprofloxacina são mais frequentemente utilizadas.
Outlook (Prognóstico)
Quando tratado com antibióticos, é provável que o antraz cutâneo melhore. Mas algumas pessoas que não são tratadas podem morrer se o antraz se espalhar para o sangue.
Pessoas com antraz por inalação de segundo estágio têm uma perspectiva ruim, mesmo com terapia antibiótica. Muitos casos no segundo estágio são fatais.
A infecção do antraz gastrointestinal pode se espalhar para a corrente sanguínea e resultar em morte.
Quando entrar em contato com um profissional médico
Ligue para o seu médico se achar que foi exposto ao antraz ou se desenvolver sintomas de qualquer tipo de antraz.
Prevenção
Existem duas maneiras principais de prevenir o antraz.
Para as pessoas que foram expostas ao antraz (mas não apresentam sintomas da doença), os médicos podem prescrever antibióticos preventivos, como ciprofloxacina, penicilina ou doxiciclina, dependendo da cepa do antraz.
Uma vacina contra o antraz está disponível para militares e alguns membros do público em geral. É administrado em uma série de 5 doses ao longo de 18 meses.
Não há maneira conhecida de disseminar o antraz cutâneo de pessoa para pessoa. As pessoas que convivem com alguém que tenha antraz cutâneo não precisam de antibióticos, a menos que tenham sido expostos à mesma fonte de antraz.
Nomes alternativos
Doença de Woolsorter; Doença de Ragpicker; Antraz cutâneo; Antraz gastrointestinal
Imagens

Antraz cutâneo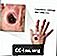
Antraz cutâneo
Antraz por inalação
Anticorpos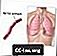
Bacillus anthracis
Referências
Centros para o controle de doenças e prevenção site. Antraz. www.cdc.gov/anthrax/index.html. Atualização de 31 de janeiro de 2017. Acessado em 5 de julho de 2017.
Lucey DR, Grinberg LM. Antraz. Em: Goldman L, Schafer AI, eds. Goldman-Cecil Medicine. 25a ed. Filadélfia, PA: Elsevier Saunders; 2016: cap 294.
Martin GJ, Friedlander AM. Bacillus anthracis (antraz). Em: Bennett JE, Dolin R, Blaser MJ, eds. Princípios e prática de doenças infecciosas de Mandell, Douglas e Bennett, edição atualizada. 8ª ed. Filadélfia, PA: Elsevier Saunders; 2015: cap 209
Data de Revisão 18/05/2017
Atualizado por: Jatin M. Vyas, MD, PhD, Professor Assistente em Medicina, Harvard Medical School; Assistente em Medicina, Divisão de Doenças Infecciosas, Departamento de Medicina, Massachusetts General Hospital, Boston, MA. Também revisado por David Zieve, MD, MHA, Diretor Médico, Brenda Conaway, Diretor Editorial, e o A.D.A.M. Equipe editorial.